La parodontite (data anche come malattia parodontale) è un'infiammazione delle gengive e delle gengive che trattengono i denti. È causata da infezioni batteriche e, se non trattata, può portare alla perdita di singoli denti. I fattori di rischio per lo sviluppo della parodontite sono una scarsa igiene orale, un sistema immunitario debole, il consumo di tabacco e una serie di malattie generali.
Ma viceversa, processi infiammatori inizialmente limitati al cavo orale possono diffondersi anche al resto del corpo in una fase avanzata. Gli ultimi studi mostrano che la parodontite può anche avere un impatto negativo sulla gravità della malattia da COVID-19.
Motivi sufficienti per garantire un'igiene dentale e gengivale accurata e regolare.
Cos'è la malattia parodontale?
La parodontite è un'infiammazione cronica batterica del Apparecchio di sostegno dei denti (chiamato anche letto del dente o parodonto), che collega saldamente il dente all'osso mascellare. Oltre alle ossa mascellari e alle gengive, l'apparato di supporto del dente comprende anche il cemento radicolare e la membrana parodontale.
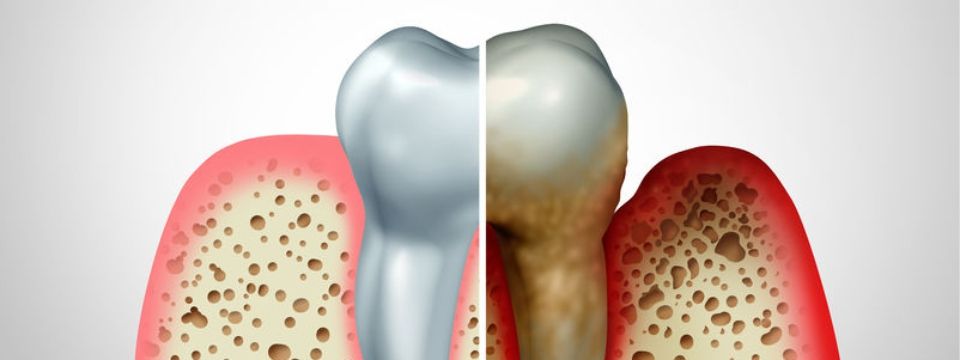
La regressione delle gengive (recessione) e della mandibola può eventualmente portare alla perdita del dente.
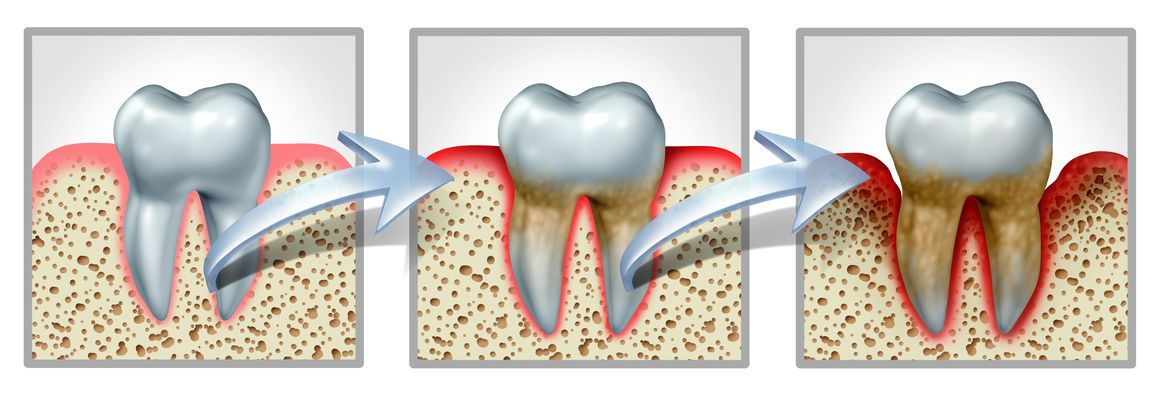
La parodontite inizialmente non è dolorosa ed è quindi spesso riconosciuta molto tardi. I primi segni possono essere gengive arrossate, tendenza a sanguinare le gengive (ad es. quando si morde una mela), colletti sensibili dei denti o formazione di tasche gengivali.
Il dentista diagnostica l'estensione della parodontite eseguendo radiografie ed esaminando le tasche gengivali, tra le altre cose. Viene valutata la gravità della malattia (grado da I a IV) e il probabile progresso della parodontite (gradi da A a C).
La parodontite è comune?
In un Comunicato stampa della Società Tedesca di Parodontologia (DG Paro) del 2016 afferma che circa il 43% della popolazione in Germania soffre di parodontite da lieve a moderata. Inoltre, c'è un buon 8% della popolazione che soffre di una grave malattia parodontale. Sebbene questo numero di malattie gravi si sia dimezzato dal 2007, è ancora molto alto, con circa 11 milioni di persone colpite.
Ciò rende la parodontite una delle malattie più diffuse e diffuse quasi il doppio delle malattie cardiovascolari.
Come si sviluppa la malattia parodontale?

La causa principale della parodontite è la placca (Placca), che sono principalmente dovute a uno spazzolamento dei denti scorretto o irregolare.
La placca è costituita da residui di cibo e saliva, in cui i batteri preferiscono stabilirsi. I prodotti metabolici di questi microrganismi sono costituiti, tra le altre cose, da acidi e tossine. Si accumulano e attaccano denti e gengive. Se la placca non viene rimossa regolarmente, spesso si verifica un'infiammazione delle gengive (gengivite).
Nel tempo, la connessione tra dente e gengiva si allenta. Ulteriori batteri possono depositarsi nelle tasche gengivali che poi si sviluppano.
Se la placca non viene rimossa completamente per un lungo periodo di tempo, può calcificarsi e indurirsi nel processo. Si tratta della formazione di Tartaroche, grazie alla sua superficie ruvida, offre condizioni di vita ideali per altri batteri nocivi. A differenza della placca, il tartaro non può più essere rimosso con un semplice spazzolino, ma deve essere rimosso da un dentista o da un igienista dentale con strumenti speciali.
Forme speciali di malattia parodontale
Oltre alla più comune parodontite “normale”, caratterizzata da un decorso piuttosto lento della malattia, può anche portare a
- malattia parodontale ulcerosa necrotizzante (NUP) o per
- Parodontite come conseguenza di una malattia sistemica
kommen.
Malattia Parodontale Ulcerativa Necrotizzante (NUP)
Questa forma rara è una variante estremamente contagiosa. È caratterizzato da sanguinamento estremo delle gengive (anche spontaneo e senza contatto), rapida progressione della malattia, tessuto morente, ulcerazione (ulcerazione) sulle gengive, forte dolore, linfonodi ingrossati e alitosi estrema.

Lo sviluppo di un NUP è particolarmente favorito da un sistema immunitario indebolito. Quindi soffri z. B. Pazienti con HIV più spesso della media da questa forma di parodontite.
Anche tensione psicologica z. B. attraverso esami imminenti (stress da esame) o depressione promuovere un NUP. Durante la prima e la seconda guerra mondiale, il NUP veniva spesso descritto nei soldati, motivo per cui la malattia veniva anche chiamata "bocca di trincea".
Anche il consumo pesante di tabacco contribuisce allo sviluppo di NUP. Gli studi clinici mostrano che oltre il 90% di tutti i pazienti NUP appartiene al gruppo dei fumatori.
Naturalmente, come per la normale parodontite, la causa è la mancanza di igiene orale. Tuttavia, la placca spessa nei pazienti NUP può anche essere attribuita alla scarsa igiene dei denti e delle gengive causata dal dolore.
Parodontite a seguito di una precedente malattia
certo sistemico Malattie preesistenti (che colpiscono l'intero organismo) possono aumentare il rischio di sviluppare la parodontite o renderla più grave. Ciò comprende
- Malattie metaboliche come B. Diabete mellito o disturbi da accumulo di glicogeno
- Obesità (obesità)
- Malattia cronica intestinale (Morbo di Crohn, colite ulcerosa)
- Infiammazione reumatoide (Artrite, Artrosi)
- Immunodeficienza (es. HIV, AIDS) o immunosoppressione (ad es. dopo trapianto di organi)
- Alcune malattie genetiche (es. Sindrome di Down o trisomia 21, SLE (Lupus eritematoso sistemico)
Nella maggior parte delle malattie menzionate in precedenza, alcune vie di segnalazione portano alla sovrapproduzione e al rilascio di fattori infiammatori speciali. Questi entrano anche nella zona della bocca attraverso il flusso sanguigno e possono infine promuovere lo sviluppo della malattia parodontale.
Al contrario, le malattie associate a una deficienza immunitaria (ad es. AIDS) possono ridurre la difesa dell'organismo contro i germi patogeni (che causano malattie) nella zona della bocca e quindi aumentare anche il rischio di parodontite.
Parodontite ed equilibrio ormonale

Un cambiamento dell'equilibrio ormonale può anche innescare la malattia parodontale. Soprattutto Le donne incinte soffrono di più di infiammazioni nella zona della bocca. Il rilascio di alcuni ormoni (soprattutto progesterone ed estrogeni) durante la gravidanza è associato a enormi cambiamenti fisici.
L'estrogeno favorisce la crescita della placenta (utero) e garantisce una maggiore penetrazione dell'umidità e il flusso sanguigno alla pelle e alle mucose. Il progesterone è principalmente responsabile dell'accumulo della mucosa placentare e del flusso sanguigno al bacino e al torace.
Ma questi ormoni funzionano anche nella zona della bocca. Grazie alla migliore circolazione sanguigna, il tessuto spesso si gonfia, diventa più morbido e permeabile e il rischio di colonizzazione di germi aumenta notevolmente. Questo non solo intensifica i focolai di infiammazione esistenti, ma anche le gengive precedentemente sane possono infiammarsi più facilmente.
Cause genetiche della malattia parodontale
Una predisposizione genetica (predisposizione) può essere la causa della parodontite o favorirne lo sviluppo. Le persone colpite possono soffrire, ad esempio, di una produzione eccessiva o insufficiente di alcune sostanze messaggere che controllano e regolano il corso di una reazione immunitaria. C'è uno squilibrio all'interno del sistema immunitario tra i processi pro e anti-infiammatori.
Le conseguenze possono essere B. esistono in un indebolimento del sistema immunitario, che favoriscono l'insediamento e la moltiplicazione dei germi infiammatori.
Al contrario, è anche possibile una reazione immunitaria estremamente forte ed eccessiva. Questo porta non di rado ad un aumento della rottura dei tessuti e delle ossa nella zona della bocca e quindi anche alla messa in pericolo dell'apparato di presa dei denti.
La parodontite come fattore di rischio per malattie secondarie
I microrganismi patogeni (che causano malattie) nel cavo orale e i loro prodotti metabolici (tossine) possono causare parodontite e innescare l'aumento della produzione di sostanze infiammatorie (citochine). Tuttavia, questo mix di batteri, tossine e citochine può anche arrivare dall'area della bocca al resto del corpo attraverso il flusso sanguigno e anche causare o supportare alcuni processi infiammatori lì.
Diabete
L'influenza della parodontite sullo sviluppo del diabete è stata molto ben studiata. Ciò porta a un aumento della resistenza all'insulina e a un aumento permanente dei livelli di zucchero nel sangue (iperglicemia). Questo cambiamento permanente e patologico nell'equilibrio della glicemia può infine portare allo sviluppo del diabete.
Ciò significa che la parodontite e il diabete possono influenzarsi negativamente a vicenda.
Malattia cardiovascolare
Un altro esempio ben studiato è il nesso tra parodontite e aumento del rischio di malattie cardiovascolari, soprattutto in questo caso gioca un ruolo importante la scarsa afflusso di sangue ai vasi sanguigni. Le molecole infiammatorie del cavo orale assicurano l'aumento del rilascio di alcune cellule infiammatorie, la produzione locale di altri fattori infiammatori e, infine, danni alle pareti vascolari.
La placca si accumula e i vasi sanguigni si restringono o si bloccano (arteriosclerosi). Ciò aumenta il rischio di infarto o ictus.
Anche l'interno del cuore può essere colonizzato da germi del cavo orale e causare infiammazioni. I pazienti con valvole cardiache artificiali devono quindi essere sottoposti a terapia antibiotica preventiva prima di ogni trattamento odontoiatrico, in quanto gli impianti sono particolarmente suscettibili alla colonizzazione. Per inciso, questo vale anche per altri impianti, ad es. B. in ginocchia o fianchi.
Effetti negativi sulla gravidanza
I batteri della cavità orale possono portare a un'infezione della parte superiore del tratto del parto. Numerosi studi scientifici suggeriscono una connessione tra il rischio di parto prematuro e il sottopeso del neonato. Tuttavia, il numero di casi esaminati non è ancora sufficiente per poter fare una dichiarazione definitiva. Non è quindi ancora chiaro se il trattamento parodontale possa effettivamente ridurre il rischio di parto prematuro.
COVID-19 - rischio di malattia grave
Uno studio caso-controllo pubblicato nel febbraio 2021 su quasi 600 pazienti COVID-19 mostra che potrebbe esserci un legame tra la malattia parodontale esistente e la gravità della malattia COVID-19*. È stato riscontrato che i pazienti con COVID-19 che avevano contemporaneamente una parodontite da moderata a grave avevano un rischio 3 volte maggiore di un decorso grave di infezione da COVID-19.
La causa potrebbe essere un aumento della produzione di alcune molecole pro-infiammatorie, soprattutto proteina C-reattiva (CRP) e L'interleuchina-6 (IL-6) nel tratto respiratorio.
Questi risultati sono preliminari e devono essere confermati da ulteriori studi. Tuttavia, ci sono molte indicazioni che il rischio di un grave decorso della malattia nei pazienti COVID-19 può essere ridotto se vengono effettuati in anticipo regolari controlli dentistici, un trattamento parodontale tempestivo e cure dentistiche approfondite. (* Bibliografia: Journal of Clinical Parodontologia 2021)
Cosa posso fare per la malattia parodontale?
A seconda della gravità e dei progressi, il dentista ha diverse opzioni di trattamento. L'obiettivo più importante è fermare l'infiammazione, prevenire la rottura dell'apparato di supporto del dente e, se necessario, ricostruirlo. Per questo possono anche essere necessari interventi chirurgici.
Inoltre, è possibile un controllo regolare Fattori di rischio (vedi sopra) e un'accurata e regolare cura dentale e orale.
Igiene orale e dentale
I depositi dentali (placca) devono essere rimossi con un'accurata spazzolatura più volte al giorno, al fine di privare i germi pericolosi del loro sostentamento. Inoltre, la pulizia professionale dei denti (PZR) dovrebbe essere effettuata una o due volte l'anno. L'igienista dentale rimuove non solo la placca, ma anche il tartaro duro da punti difficili da raggiungere, ad es. B. Tasche parodontali. Inoltre, i denti vengono lucidati e sigillati per evitare la formazione di nuovi depositi.
Farmaco
Se un'infiammazione esistente delle gengive è già più avanzata, il trattamento con antibiotici può essere utile anche per impedire la moltiplicazione dei batteri patogeni. Questo viene fatto assumendo compresse o applicando un gel localmente sulle aree interessate.
Interventi chirurgici
Se la parodontite è molto avanzata e ha raggiunto zone più profonde del sistema di supporto dentale, il medico ha la possibilità di intervenire chirurgicamente.
Nel caso più semplice, le tasche gengivali infette vengono aperte con un taglio in anestesia locale, pulite accuratamente, i tessuti infetti e già distrutti vengono rimossi e le gengive vengono quindi nuovamente suturate.
Ma è anche possibile ricostruire il sistema di supporto dei denti. In tal modo vengono utilizzati principi attivi applicati localmente che stimolano la nuova formazione ossea. Allo stesso tempo, speciali membrane impediscono alle gengive di crescere in modo incontrollato nella tasca gengivale.
Una rigenerazione dell'osso può essere realizzata attraverso un trapianto osseo. Viene utilizzato il tessuto osseo del corpo (ad es. dall'osso mascellare posteriore) o il tessuto osseo esterno di una banca di tessuti.
E le gengive possono anche essere sostituite con opportuni innesti, che vengono rimossi da un'altra parte della bocca, in caso di grave calo.
E dopo il trattamento?
Nonostante il successo del trattamento della parodontite, è necessaria una cura di follow-up ravvicinata e permanente. Ciò comprende
- cure orali e dentistiche regolari
- esecuzione regolare della pulizia professionale dei denti
- visite regolari dal dentista


Un artículo muy elaborato y necesario. La parodontite es una enfermedad que como bien comentáis es frecuente en la población. Suele ser un derivado de una gengivitis perpetua, pero también puede haber causas genéticas de por medio. Si no se trata a tiempo además de ser molesto puede acabar derivando en problemas mayores. Es un gusto leer un post que hable en profundidad del tema y esté al acceso de todos. Enhorabuena y gracias por vuestro trabajo. Saluti!
Traduzione:
Un articolo molto dettagliato e necessario. La malattia parodontale è una malattia che, come giustamente sottolinei, è molto diffusa tra la popolazione. Di solito è il risultato di una costante infiammazione delle gengive, ma può anche essere genetica. Se non trattate in modo tempestivo, possono non solo essere un fastidio, ma anche portare a grossi problemi. È un piacere leggere un post che approfondisce l'argomento ed è accessibile a tutti. Congratulazioni e grazie per il tuo lavoro. Cordiali saluti!
Muchas gracias por la detallada declaración. In efecto, l'artículo pretende ilustrar l'importante papel que desempeña nuestra salud dental y bucal en nuestro bienestar general. Saluti alla Spagna!
Traduzione:
Grazie mille per la spiegazione dettagliata. Lo scopo dell'articolo è chiarire l'importante ruolo che la nostra salute dentale e orale gioca nel nostro benessere generale. Saluti alla Spagna!